1. Dịch tễ học bệnh sốt xuất huyết Crimean-Congo
Sốt xuất huyết Crimean-Congo (Crimean Congo Haemorrhagic Fever-CCHF) là một căn bệnh phổ biến do một loại vi rút truyền qua bọ ve (Nairovirus) thuộc họ Nairoviridea, bộ Bunyavirales gây ra. Căn bệnh này được xác định lần đầu tiên ở Crimean vào năm 1944 và được đặt tên là sốt xuất huyết Crimean, trong khi vi rút được phân lập lần đầu tiên vào năm 1956 tại Congo (vi rút Congo), dẫn đến tên gọi hiện nay của vi rút và căn bệnh này. Vi rút CCHF gây ra các đợt bùng phát sốt xuất huyết do vi rút nghiêm trọng với tỷ lệ tử vong theo ca bệnh là 10-40%.
CCHF là bệnh đặc hữu ở khu vực châu Phi, vùng Balkan, Trung Đông và một số quốc gia ở châu Á. Ước tính mỗi năm có khoảng 3 tỷ người trên thế giới có nguy cơ nhiễm bệnh và 10.000 đến 15.000 ca mắc bệnh, trong đó khoảng 500 trường hợp tử vong. Các trường hợp mắc bệnh đã được báo cáo tại hơn 30 quốc gia ở châu Phi, châu Á và châu Âu.
Mới đây các cơ quan y tế Iraq đã thông báo về sự gia tăng các trường hợp mắc bệnh sốt xuất huyết Crimean-Congo tại nước này. Theo WHO, từ 1/1 đến 22/5/2022 Iraq đã ghi nhận 97 trường hợp mắc và 115 trường hợp nghi ngờ, số ca mắc được báo cáo cao hơn nhiều so với cùng kỳ năm 2021 (33 trường hợp mắc được ghi nhận); đã có 27 trường hợp tử vong. Iraq là một quốc gia thuộc khu vực Trung Đông, nơi lưu hành bệnh CCHF với các ca bệnh ghi nhận lần đầu tiên vào năm 1979. Ngày 28/6 các nhà nghiên cứu tại Đại học Sechenov ở Moscow, Nga đã công bố phát hiện về chủng mới của bệnh CCHF ở miền Nam nước Nga. WHO khuyến cáo các quốc gia thành viên cần duy trì các hoạt động giám sát, chẩn đoán và ứng phó đối với bệnh CCHF.
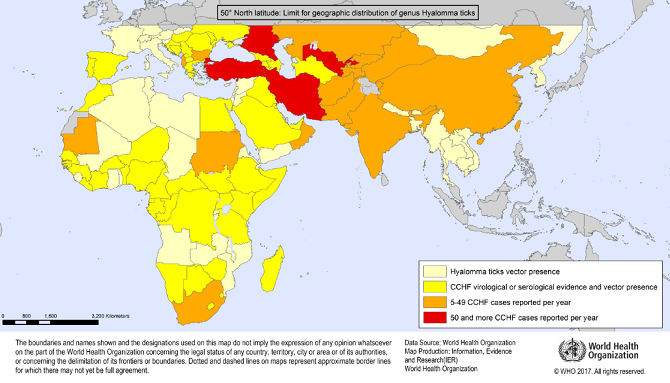
2. Quá trình lây truyền
Bọ ve đặc biệt là ve thuộc giống Hyalomma, vừa là ổ chứa vừa là trung gian truyền bệnh CCHF. Nhiều động vật hoang dã và vật nuôi như gia súc, dê, cừu và thỏ rừng đóng vai trò là vật chủ khếch đại vi rút, chúng bị nhiễm bệnh do vết cắn của bọ ve mang vi rút
Vi rút CCHF được truyền sang người qua vết cắn của bọ ve hoặc qua tiếp xúc trực tiếp với máu hoặc mô của động vật bị nhiễm bệnh. Bệnh có thể truyền từ người sang người do tiếp xúc trực tiếp với máu, chất tiết của người bị bệnh. Phần lớn các trường hợp bệnh xảy ra ỏ những người có liên quan đến ngành chăn nuôi, chẳng hạn như công nhân lò mổ, bác sỹ thú y. Nhiễm trùng bệnh viện cũng có thể xảy ra do tiếp xúc trực tiếp với máu, mô của bệnh nhân hoặc các thiết bị y tế không được khử trùng đúng cách.

3. Các dấu hiệu và triệu chứng lâm sàng
Thời gian ủ bệnh kéo dài phụ thuộc vào phương thức lây nhiễm của vi rút. Sau khi bị bọ ve cắn, thời gian ủ bệnh thường từ 1 đến 3 ngày, tối đa 9 ngày. Thời gian ủ bệnh sau khi tiếp xúc với máu hoặc mô bị nhiễm vi rút thường từ 5 đến 6 ngày, tối đa là 13 ngày.
Phần lớn các trường hợp CCHF (>80%) không có triệu chứng hoặc triệu chứng nhẹ, trẻ em thường biểu hiện bệnh nhẹ hơn. Ở những trường hợp bệnh cảnh nặng, các đặc điểm sinh lý bệnh chính là tăng tính thấm thành mạch và bão Cytokine. Bệnh đặc trưng bởi sự khởi phát đột ngột của các triệu chứng như sốt, nhức đầu, đau cơ, sợ ánh sáng, đau bụng, tiêu chảy và nôn mửa. Tình trạng xuất huyết có thể xuất hiện trong các trường hợp nặng, từ chấm xuất huyết, chảy máu cam, bầm tím tại các vị trí tiêm cho đến các xuất huyết nghiêm trọng ở các cơ quan.
Tỷ lệ tử vong do CCHF là khoảng 30%, tử vong thường xảy ra vào tuần thứ 2. Ở những bệnh nhân hồi phục, sự cải thiện thường bắt đầu vào ngày thứ 9 sau khi khởi phát bệnh.
4. Chẩn đoán
Chẩn đoán sớm bệnh sốt xuất huyết Crimean-Congo là rất quan trọng đối với tính mạng bệnh nhân và để có các biện pháp kiểm soát và ứng phó kịp thời. Trong giai đoạn cấp tính của bệnh, chủ yếu phát hiện vi rút bằng phương pháp xét nghiệm phản ứng chuỗi Polymerase phiên mã ngược (RT-PCR), phát hiện kháng nguyên hoặc phân lập vi rút. Các kháng thể IgM và IgG đặc hiệu với vi rút CCHF có thể phát hiện được sau ngày thứ 5 của bệnh bằng phương pháp huyết thanh học (ELISA hoặc miễn dịch huỳnh quang gián tiếp). Tuy nhiên đáp ứng kháng thể thường không có hoặc chậm hơn ở những trường hợp nặng, do đó sự kết hợp của các phương pháp xét nghiệm sinh học phân tử và huyết thanh học là cách tiếp cận chuẩn đoán tốt nhất.
5. Điều trị
Điều trị CCHF chủ yếu là điều trị hỗ trợ. Ribavirin là một loại thuốc kháng vi rút phổ rộng có thể được sử dụng sớm sau khi bắt đầu có triệu chứng để ngừa nhiễm trùng nặng hoặc dự phòng sau phơi nhiễm. Việc sử dụng các globulin miễn dịch kháng vi rút CCHF để điều trị cho bệnh nhân cũng đã được báo cáo để phòng ngừa và điều trị ở một số quốc gia.
6. Các biện pháp phòng ngừa và kiểm soát bệnh
Kiểm soát CCHF trên động vật và bọ ve
Rất khó để phòng ngừa hoặc kiểm soát sự lây nhiễm CCHF ở động vật và bọ ve vì chu kỳ ve-động vật-ve thường không được chú ý đến và sự lây nhiễm ở vật nuôi thường không rõ ràng. Hơn nữa vector truyền bệnh là bọ ve rất phổ biến, do đó việc kiểm soát bọ ve bằng acaricide (hóa chất dùng để diệt ve) chỉ là một lứa chọn cho các cơ sở chăn nuôi được quản lý tốt.Hiện không có vắc xin để phòng bệnh cho động vật.
Phòng ngừa và kiểm soát trên người
Vắc xin phòng bệnh: Một loại vắc xin bất hoạt có nguồn gốc từ não chuột để chống lại bệnh CCHF đã được phát triển và được sử dụng trên quy mô nhỏ ở Đông Âu. Tuy nhiên hiện chưa có vắc xin an toàn và hiệu quả để sử dụng phổ biến rộng rãi cho con người.
Các biện pháp phòng ngừa và bảo vệ cá nhân
Giảm nguy cơ lây truyền từ ve sang người bằng các biện pháp như mặc quần áo bảo hộ (áo dài tay, quần dài, quần áo sáng màu để dễ phát hiện bọ ve trên quần áo); Sử dụng thuốc diệt ve đã được phê duyệt trên quần áo.
Giảm nguy cơ lây truyền từ động vật sang người: Đeo găng tay và mặc quần áo bảo hộ trong khi tiếp xúc với động vật hoặc mô của chúng ở các khu vực lưu hành bệnh, đặc biệt trong quá trình giết mổ động vật; Kiểm dịch dộng vật trước khi đưa vào lò mổ.
Giảm nguy cơ lây truyền từ người sang người: Tránh tiếp xúc thân thể gần gũi với những người nhiễm bệnh CCHF; Đeo găng tay và các thiết bị bảo hộ khi chăm sóc người bệnh; Thường xuyên rửa tay sau khi chăm sóc hoặc thăm người bệnh; Nhân viên y tế chăm sóc bệnh nhân nghi ngờ hoặc xác định mắc bệnh CCHF cần thực hiện các biện pháp phòng ngừa chuẩn kiểm soát nhiễm khuẩn.
BS Đào Hữu Thân (Trưởng khoa Phòng chống bệnh truyền nhiễm, CDC Hà Nội)